L’ernia discale è una patologia abbastanza frequente che interessa la fascia di età tra i 30 e i 50 anni; la sede più frequente è quella lombare. È determinata dalla rottura focale dell’anulus fibrosus che “contiene” il nucleo polposo che solitamente fuoriesce in sede posteriore o laterale. Poiché importanti revisioni casistiche hanno dimostrato che anche i risultati a distanza del trattamento chirurgico non sono scevri da conseguenze, negli ultimi anni tali indicazioni si sono molto ristrette, essendo fondamentalmente riservate ai casi in cui sono presenti paresi/paralisi nervose o sindrome della cauda. Nel contempo sono state messe a punto altre terapie “mini-invasive” che con accesso percutaneo tendono a “ridurre” il volume discale o a “cicatrizzare” l’anulus fibrosus.
Anche le tecniche mini-invasive sono però gravate da alcune complicanze, la più temibile delle quali è la spondilodiscite. La revisione epicritica di importanti casistiche, aldilà dei casi che prevedono un trattamento chirurgico spesso in urgenza, ha dimostrato che il trattamento conservativo dell’ernia discale, basato fondamentalmente sulla somministrazione di farmaci anti-infiammatori e miorilassanti, consente di superare l’episodio acuto che spesso resta unico. Solitamente la sintomatologia tende a ridursi spontaneamente dopo due/quattro mesi. Questo approccio principalmente “farmacologico” al trattamento dell’ernia discale ha però lo svantaggio di non risolvere rapidamente la sintomatologia dolorosa e la disabilità conseguente e di obbligare all’assunzione di farmaci per molti mesi.
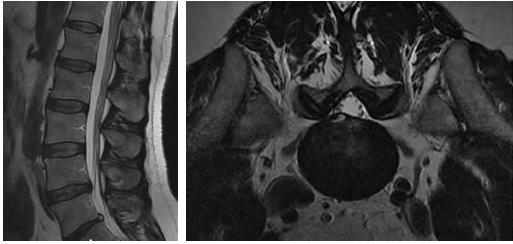
Per superare queste limitazioni e alla luce delle più recenti acquisizioni scientifiche che identificano nei fenomeni infiammatori locali la maggior responsabilità della sintomatologia causata dall’ernia discale, si tratta con approccio percutaneo solo l’epifenomeno infiammatorio senza “toccare” il disco. Questo approccio terapeutico consente di ottenere un risultato spesso immediato e definitivo sulla sintomatologia e di evitare le complicanze legate al trattamento del disco.
Consapevoli della bontà di questo tipo di trattamento sintomatico dell’ernia discale, avvalorato dall’esperienza maturata presso l’Istituto Ortopedico Rizzoli, abbiamo iniziato a trattare dal giugno 2008 con terapia loco-regionale gli episodi acuti, anche recidivanti, di ernia del disco con irritazione radicolare. Il trattamento loco-regionale percutaneo consente di ridurre il dolore rachideo e l’irritazione radicolare in oltre l’80% dei casi, restituendo il paziente alle normali attività quotidiane.
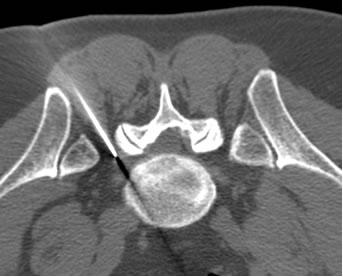
Il trattamento che noi pratichiamo prevede l’erogazione di radiofrequenza pulsata (RFP) e l’iniezione di cortisonico a lento rilascio. Con guida TC viene posizionato con accesso postero-laterale (per la sede toracica e lombare) o antero-laterale (per la sede cervicale) un ago da 22G (0,6mm) in prossimità del forame di coniugazione corrispondente; in questo ago, previa estrazione del mandrino, si inserisce coassialmente l’agoelettrodo; successivamente si posiziona sulla cute una piastra dispersiva per chiudere il circuito con il generatore di radiofrequenza. Si eroga quindi, previa stimolazione a 50 Hz, radiofrequenza pulsata a 2 Hz per sei/dieci minuti che consente di neuromodulare il ganglio della radice interessata. L'utilizzo della RFP consente di agire solo sulle fibre nocicettive del ganglio (evitando di ledere quelle motorie e sensitive) poiché alla punta dell'agoelettrodo, posizionata a qualche millimetro dal ganglio, si raggiunge una temperatura massima di 42° C. Sempre attraverso lo stesso ago, dopo aver estratto l’agoelettrodo, si iniettano 2-4 ml di steroide a lento rilascio. Dopo qualche minuto si asporta l’ago, si medica il piccolo foro cutaneo di ingresso, si appone un cerotto medicato e si toglie la piastra dispersiva. Il paziente viene tenuto in osservazione per 1-2 ore e poi riprende le sue normali attività.
Solitamente questa procedura viene eseguita monolateralmente ad un solo livello e dura complessivamente circa 30 minuti. Quando la sintomatologia è bilaterale o vi è il coinvolgimento di più radici è possibile eseguire il trattamento a più livelli nella stessa seduta.
L’effettuazione di questa procedura di radiologia interventistica prevede una visita ambulatoriale di selezione/accettazione del paziente ed una visita ambulatoriale di controllo dopo almeno un mese. Solitamente per risolvere la sintomatologia è sufficiente un solo trattamento. Le controindicazioni pressoché assolute a questo trattamento sono le patologie da sanguinamento e le infezioni locali o generali. La presenza di pacemaker o device elettronici (se non sono temporaneamente disattivabili) consiglia di eseguire solo l’iniezione di steroide; l’esistenza di ipertensione e/o diabete induce a ridurre/evitare l’iniezione di steroide.
Autore: Dr. Marco Miceli, direttore della Struttura Complessa Radiologia diagnostica e interventistica, Istituto Ortopedico Rizzoli.
Scheda revisionata il: 7 giugno 2021.
