Cosa si intende per instabilità della spalla?
Si definisce instabilità il sintomo che il paziente avverte quando la spalla non rimane nella sua normale posizione. L’instabilità articolare della spalla può essere favorita da lassità, cioè da una situazione di incapacità a mantenere la spalla in sede per alterazione dello sviluppo osseo, dei tessuti periarticolari, o di ambedue questi elementi. Spesso la spalla si lussa per eventi traumatici o microtraumatici.
La spalla instabile può andare incontro a lussazione (fuoriuscita completa della testa omerale dal suo alloggiamento normale, glenoide della scapola), sublussazione (parziale fuoriuscita della testa omerale) o a dolore in particolari posizioni o movimenti dovuti a spostamenti anormali della testa omerale come in ripetuti gesti sportivi o lavorativi. Quando le lussazioni avvengono ripetutamente, anche a distanza di molto tempo, si parla di lussazione recidivante.
Perchè la spalla si lussa?
Quale la fascia d'età più colpita?
Come viene effettuata la diagnosi?
La storia clinica della spalla o di entrambe le spalle, la presenza di una lassità diffusa a più articolazioni (vi sono malattie congenite che comportano lassità a tutti i legamenti come la Sindrome di Marfan), la modalità (per traumi importanti o senza traumi apparenti), la frequenza, la concomitanza con particolari movimenti o posizioni del corpo, sono tutti elementi che devono essere valutati.
La visita comporta l’esecuzione di movimenti e particolari manovre che aiutano l’ortopedico a definire le lesioni e a escludere altri disturbi che talvolta coesistono. Particolare attenzione va prestata alla frequente resistenza muscolare di difesa che inconsapevolmente il paziente mette in atto e che ostacola in modo anche importante il completamento della visita. A questo proposito è utile eseguire un esame clinico della spalla anche nel momento immediatamente antecedente l’eventuale intervento chirurgico nel quale, grazie alla anestesia e al rilasciamento muscolare dell’arto, è possibile valutare con precisione la direzione della lussazione. Nel dubbio le indagini strumentali ci permettono di stabilire con certezza il tipo di lesione e la programmazione della terapia.
Quali gli esami strumentali più idonei?

Quali le opzioni terapeutiche disponibili?
Fortunatamente non tutte le lussazioni richiedono un intervento chirurgico per il recupero completo delle attività del paziente. Il trattamento di prima scelta dopo il primo episodio di lussazione è quello conservativo: riduzione, applicazione di bendaggio e, dopo un periodo di immobilizzazione di alcune settimane, si inizia una progressiva attività di mobilizzazione e rinforzo muscolare, anche utilizzando elastici. Se l’instabilità persistesse e si ripresentassero lussazioni è indicato pensare alla risoluzione chirurgica. L’evoluzione delle tecniche operatorie dell’instabilità di spalla negli ultimi 20 anni ha permesso di rendere sempre più preciso l’intervento e soprattutto di personalizzarlo per le lesioni specifiche e per i singoli pazienti. La decisione su quando eseguire un intervento di riparazione delle lesioni e di rinforzo capsulare (capsuloplastica) viene presa in accordo con il chirurgo. Tuttavia lo stesso paziente avverte a un certo momento la necessità di correggere la situazione per il disagio non più tollerabile nella vita lavorativa e di relazione.
Nella scelta della tecnica di intervento influiscono diversi elementi: età, numero di lussazioni o, in assenza di queste, durata del dolore alla spalla e grado di impedimento durante l’attività sportiva o lavorativa, struttura muscolare, livello di carico durante il lavoro, pratica di sport o attività motorie a livello agonistico o amatoriale. Fondamentale è anche poter escludere la presenza di fratture associate alla lussazione e per questo un esame più approfondito con TAC o RMN può essere di grande utilità.
Artroscopia o interventi tradizionali?

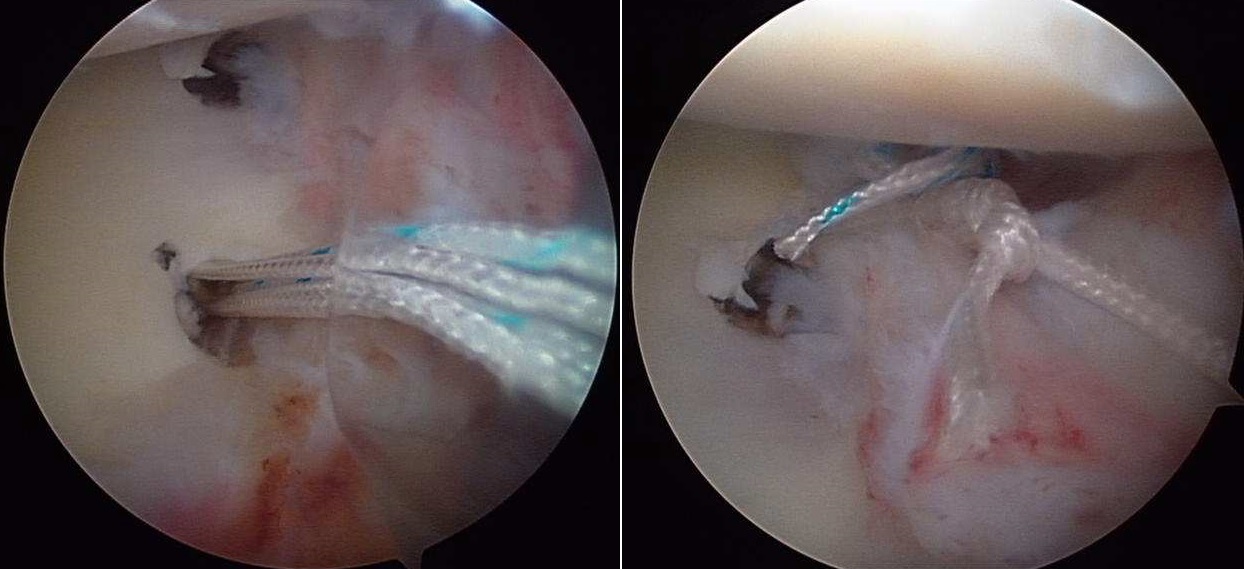
Questa tecnica non è raccomandabile in caso di fratture associate o di insufficiente resistenza del tessuto capsulare. In queste condizioni la tecnica artroscopica può avere una elevata incidenza di recidive di lussazione. La procedura tradizionale “aperta”, indicata in pazienti che presentano facili lussazioni, prevede invece l’incisione chirurgica di 6-8 cm sulla porzione anteriore della spalla e l’utilizzo di varie tecniche di plastica capsulare che conferiscono la corretta tensione. Tra queste è molto utilizzata la metodica di Latarjet (Fig. 4) che prevede il trasferimento della coracoide sul bordo anteriore della glena, fissata con viti, particolarmente indicata se vi è una lesione della struttura ossea della glena.
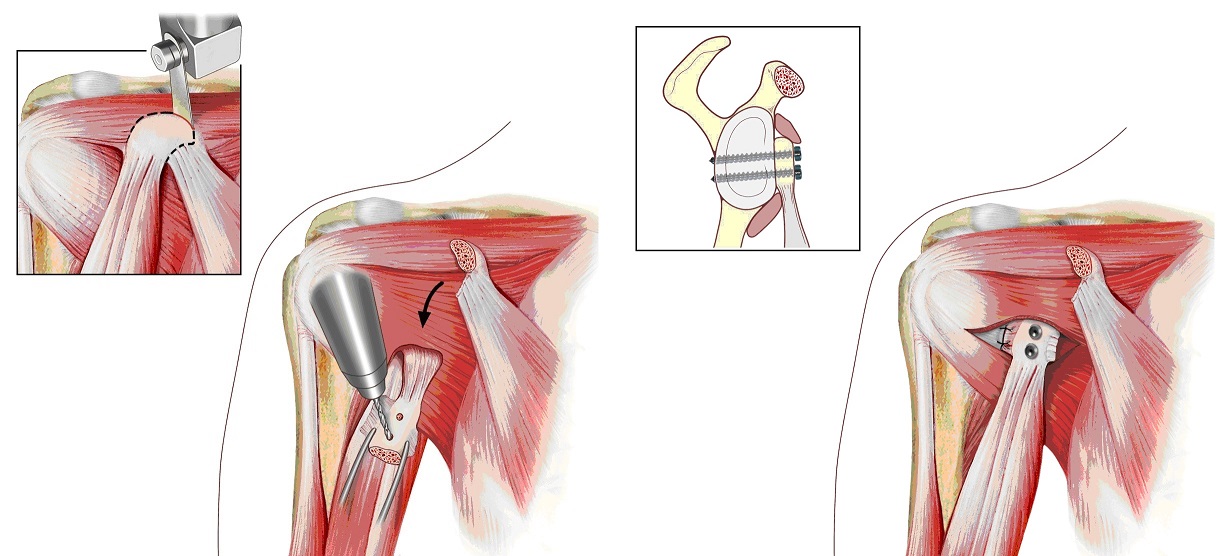
Tutti questi interventi vengono eseguiti preferibilmente in anestesia combinata (anestesia loco-regionale con o senza sedazione profonda). Prevedono un ricovero di circa 3 o 4 giorni e il mantenimento dell’arto superiore interessato in bendaggio ortopedico per 3-5 settimane. Successivamente viene iniziata la rieducazione funzionale della spalla, inizialmente passiva e successivamente attiva, assistita dal fisioterapista, preferibilmente anche in acqua, che porta dopo circa 6-8 settimane al recupero completo del movimento articolare.
Cosa avviene se non si opera?
Questa domanda viene posta spesso in ambulatorio soprattutto da quei pazienti che hanno avuto pochi episodi di lussazione. In linea di massima, man mano che aumenta il numero di lussazioni peggiorano le alterazioni strutturali dell’articolazione e il grado di instabilità della spalla.
