La pseudoartrosi congenita di tibia (CTP)
La pseudoartrosi congenita di tibia (CTP) è una rara malattia congenita caratterizzata da deformità anterolaterale e da un accorciamento della gamba che si manifesta con una frattura spontanea che non riesce a consolidare.
La sua eziologia rimane sconosciuta, spesso e' associata (circa 50%) alla neurofibromatosi tipo 1 (NF1) dove è stata osservata un'alterazione del gene che codifica la neurofibrina) negli altri casi sono state ipotizzate varie teorie come traumi intrauterini, fratture da parto, disordini metabolici sistemici, anomalie vascolari, nessuna delle ipotesi confermata.
Sono numerose le classificazioni delle pseudoartrosi congenite di tibia (CTP) e le più note ed usate sono quella di Andersen, Boyd e Crawford che si basato sull'aspetto radiografico della lesione al momento della diagnosi sulla presenza o meno del coinvolgimento del perone.
Radiograficamente si individuano 4 forme: displasica, cistica, sclerotica e fratturata (o franca).
Nessuna delle precedenti classificazioni ha un significato prognostico o fornisce una guida per la gestione della lesione.
L'unico sistema classificativo che incide sul tipo di trattamento è quello di Johnston che identifica 2 gruppi:
1) senza frattura della tibia all'esordio ed il 2) con frattura della tibia all'esordio di cui precoce (prima dei 4 anni) e frattura tardiva (dopo i 4 anni).
Trattamento
1 gruppo trattamento conservativo mediante tutorizzazione ed osservazione: un tutore ortopedico di protezione alla gamba accompagnato da calzatura di rivestimento viene cambiato periodicamente durante la crescita del paziente e consente di preservare dalla frattura.
2 gruppo trattamento chirurgico: stabilizzazione.
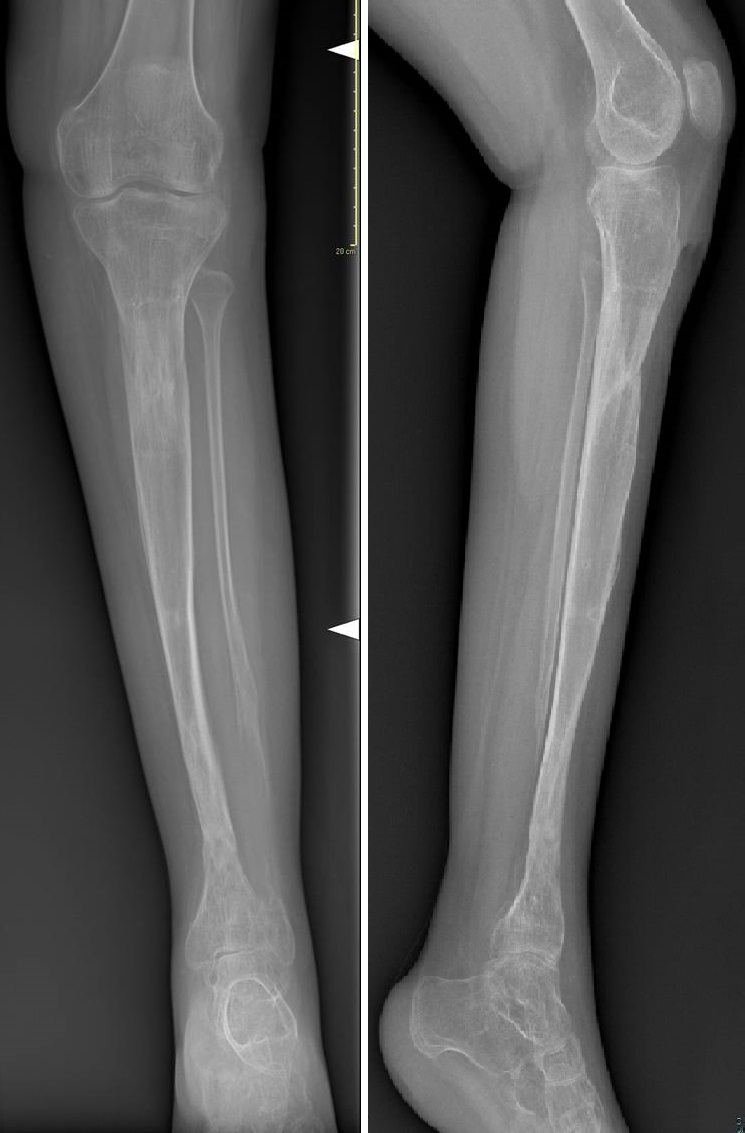
Il trattamento chirurgico è condizionato dall'età del paziente: l' obiettivo rimane sempre quello di ottenere la stabilizzazione della lesione e successivamente la consolidazione minimizzando le deformità (deformità dell'asse del segmento e accorciamento).
Il trattamento chirurgico si avvale di due tecniche.
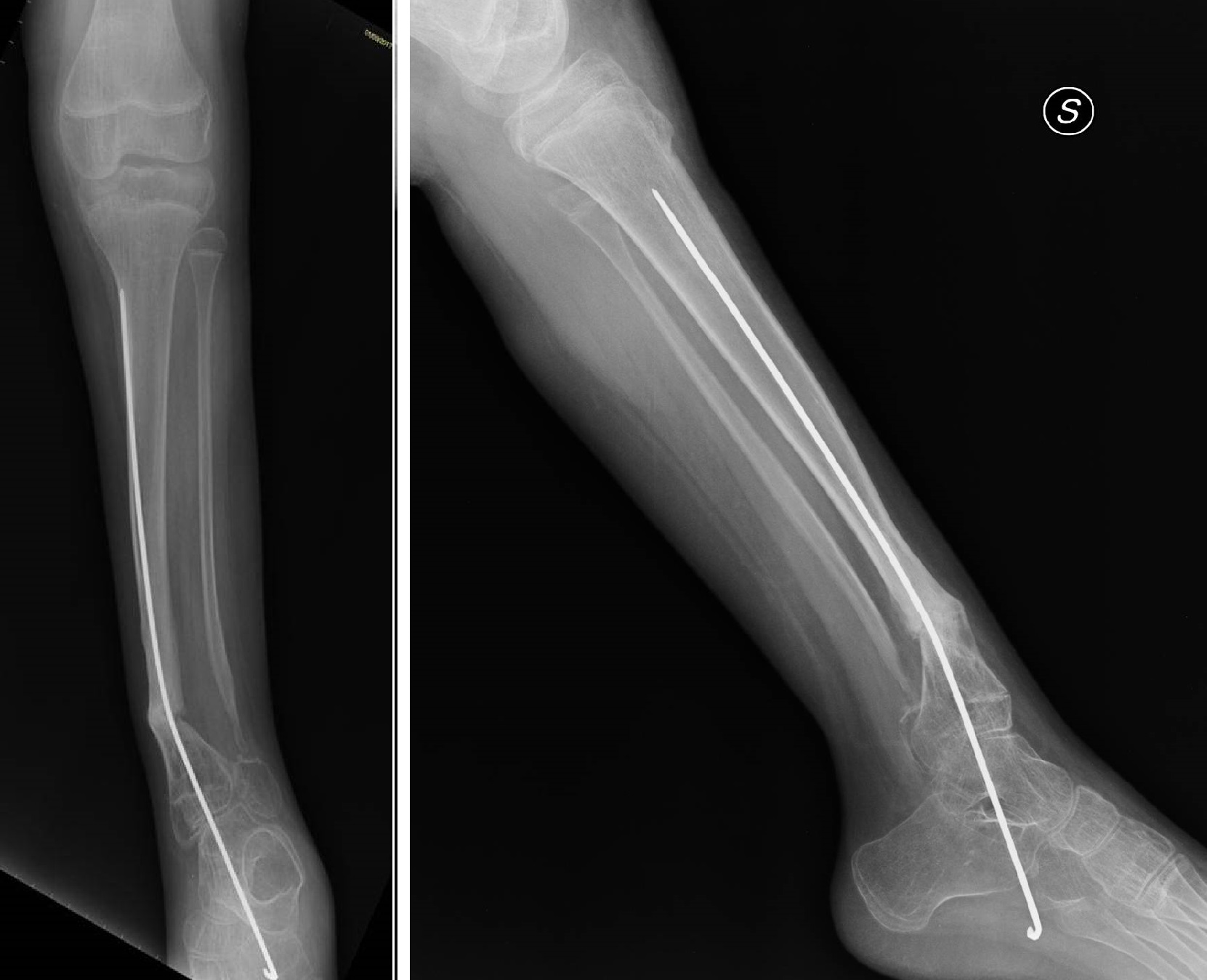
1) L'inchiodamento endomidollare (chiodi di Rush o Kirschner o telescopici) dopo accurata pulizia chirurgica dei monconi di pseudoartrosi e del periostio limitrofo, viene aperto il canale midolalre mediante perforatori per garantire adeguato apporto ematico sui monconi quindi si ottiene la stabilizzazione della lesione con un infibulo endomidollare di lunghezza e calibro adeguato alle dimensioni della tibia per favorire la consolidazione si aggiungono adiuvanti biologici come innesti ossei prelevati dalla stessa cresta iliaca del paziente e/o concentrato di mesenchimali prelevato dalla cresta iliaca (MSC); nel caso dei chiodi di Rush o Kirschner l'infibulo è inserito dal basso attraverso il calcagno, attraversa l'articolazione tibio-tarsica per dare sufficiente stabilità, e consente di posizionare il piede in leggera supinazione per prevenire la deformità in valgo pronazione tipica della patologia. Tali chiodi richiedono la sostituzione periodica ( 2-3 anni) per crescita del paziente.
Quando le condizioni lo consentono si possono utilizzare chiodi telescopici che hanno il vantaggio di ridurre l'accorciamento definitivo della tibia a fine crescita e di essere sostituiti meno frequentemente, perché consentono di allungarsi (entro certi limiti) durante la crescita in lunghezza della tibia del paziente.
2) Secondo tipo di fissazione si ottiene mediante uso di fissatore esterno (Ilizarov o moderni esapodali), in genere utilizzato nei pazienti più grandi, come intervento definitivo per correggere le deformità residue e l'accorciamento dell'arto oppure per trattare la pseudoartrosi e contemporaneamente recuperare l'accorciamento associato o meno ad adiuvanti biologici.
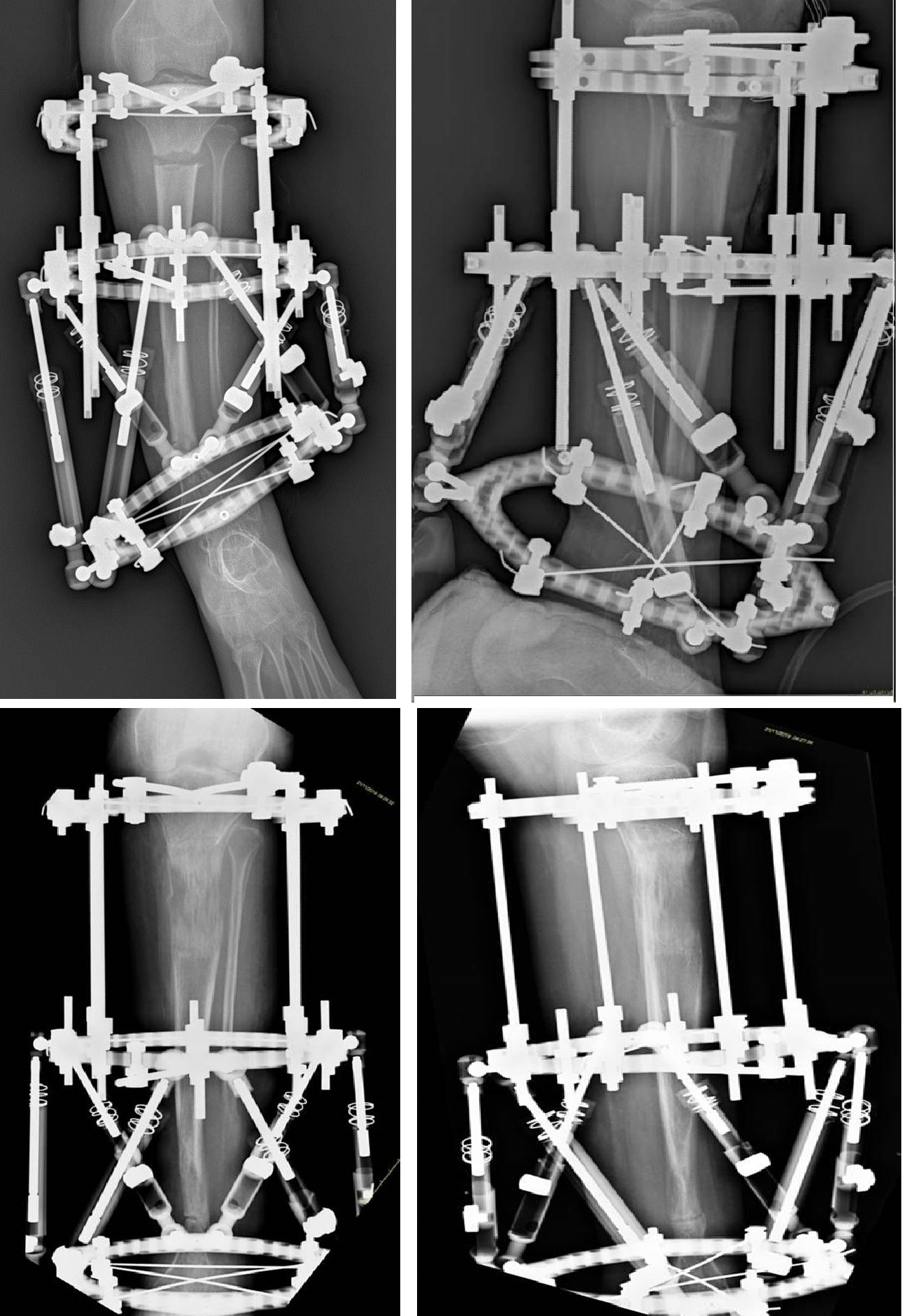
Autori: Dott.sa M. Magnani, Dott. G.L. Di Gennaro, Dott. G. Gallone, struttura complessa Ortopedia e Traumatologia Pediatrica, Istituto Ortopedico Rizzoli
Scheda informativa revisionata il: 9 settembre 2021.
